A cukorbetegségnek különböző formái ismertek, de mindegyik esetén szükség lehet inzulin injekció beadására, vagyis inzulinterápiára a vércukorszint normalizálása érdekében. Ennek oka 1-es típusú cukorbetegség esetén az inzulin részleges vagy teljes hiánya, ezért esetükben másfajta terápia nem képzelhető el. Miközben 2-es típusú cukorbetegség esetén a szervezet saját inzulinjának hatástalansága miatt lehet szükség inzulinterápiára, amennyiben az életmód orvoslás (mozgás, táplálkozás, stressz-menedzsment), illetve a gyógyszeres terápia nem elegendő a vércukorszint stabilizálásához.
Online Bejelentkezés
Dr. Fövényi József PhD
Mammut 2 - 1024 Budapest, Lövőház utca 2-6. 5.emelet

Inzulin
 Az inzulin a legfőbb szabályozó hormonja a szervezet anyagcseréjének, tehát a szénhidrát-, a zsír-, és a fehérje anyagcsere is hatással van. Abban az esetben, ha túl kevés inzulin áll rendelkezésre a szervezetben, vagy az inzulin valamilyen okból hatását nem képes kifejteni, a vércukorszint megemelkedik.
Az inzulin a legfőbb szabályozó hormonja a szervezet anyagcseréjének, tehát a szénhidrát-, a zsír-, és a fehérje anyagcsere is hatással van. Abban az esetben, ha túl kevés inzulin áll rendelkezésre a szervezetben, vagy az inzulin valamilyen okból hatását nem képes kifejteni, a vércukorszint megemelkedik.
Az inzulin a legfőbb szabályozó hormonja a szervezet anyagcseréjének, tehát a szénhidrát-, a zsír-, és a fehérje anyagcsere is hatással van. Abban az esetben, ha túl kevés inzulin áll rendelkezésre a szervezetben, vagy az inzulin valamilyen okból hatását nem képes kifejteni, a vércukorszint megemelkedik.
Az egészséges szervezet folyamatosan termel nzulint, étkezések kapcsán pedig az inzulintermelés a szükségletnek megfelelően többszörösére növekszik. Az egészséges, normális testsúlyú felnőtt egyéneknél a napi kiválasztott össz-inzulin mennyiség 40 E körül mozog, ennek fele a folyamatos, ún. bázisinzulin elválasztás, a másik fele pedig az étkezési inzulin elválasztás.
Inzulin beadása
Az inzulin egy fehérjehormon, ezért szájon át nem adható, hiszen megemésztődne. Ezért az inzulint korábban tűvel ellátott fecskendővel, ma már kizárólag ún. pen készülékekkel a bőr alá juttatják, ahonnan az inzulin fajtájától függően hosszabb-rövidebb felszívódási idővel kerül be a szervezetbe és fejti ki hatását. Az inzulin beadásának helye lehet a felkar, a comb, a fenék és a has (a köldök körüli 10 cm átmérőjő kör kivételével) bőr alatti zsírszövete is. Érdemes váltogatni az inzulinbeadás helyét, hogy a szúrások kapcsán kialakuló mikrotraumákat minél kevésbé okozzanak problémát. Amennyiben a beadás helyén a bőrszövet elvékonyodik (lipoatrófia) vagy a bőralatti zsír jelentősen felszaporodik (lipohipertrófia), célszerű azt a helyet átmenetileg pihentetni, a regeneráció érdekében.
Inzulinterápia fajtái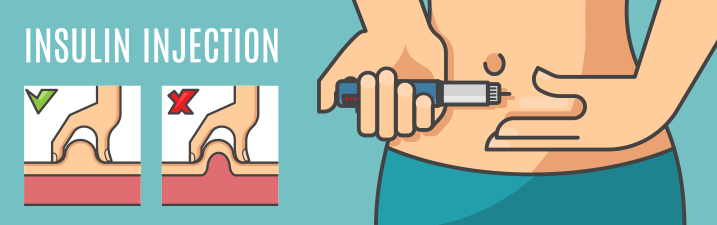
Az inzulin adagolást minden esetben egyénre szabottan kell meghatározni. Befolyásolja többek között az inzulinválasztást:
- a cukorbeteg szénhidrát bevitele,
- fizikai aktivitása,
- életvitele,
- edukáltsága stb.
Megkülönböztetünk intenzív inzulinterápiát, illetve konzervatív inzulin terápiát.
Konzervatív inzulinterápia
Ez olyan kezelési forma, amelyben általában naponta kétszer adott inzulinnal (általában gyorshatású és közepes hatástartalmú NPH humán vagy ultragyors hatású és NPH analóg) előkevert nzulint alkalmazva) biztosítható a közel optimális vércukorszint. Ebben az esetben napi hatszori étkezésre van szükség a vércukor ingadozások elkerülése érdekében. Idősebb, stabil életvitelű cukorbetegeknél, ahol a betegek életmódja, étrendje, fizikai aktivitása az esetek nagy részében előre meghatározott, ez a formájú a konvencionális kezelés könnyen kivitelezhető és többnyire az elérhetőt eredmény is megfelelő.
Intenzív inzulinterápia
 Az intenzív inzulinkezelés azaz intenzív konvencionális inzulinterápia (angol kifejezésekkel: Intensive Conventional Insulin Therapy: ICT, vagy Multiplex Daily Insulin: MDI) alapelve: utánozni az egészséges szervezet inzulin elválasztását. Intenzív inzulinkezelés során naponta többször (általában négyszer) kap inzulint a beteg, étkezések előtt gyorshatású humán vagy ultragyorshatású analóg illetve korábban közepes hatástartamú humán NPH, ma már hosszú hatástartamú analóg inzulinokat, a kezelőorvos által meghatározott fajtából, az előírt mennyiségben és a megadott időben. Intenzív inzulinterápia esetében elengedhetetlen a rendszeres vércukor önellenőrzés cukorbeteg naplóval (itt elérhető), valamint a páciensnek tudnia kell, hogy az általa alkalmazott inzulin hogyan fejti ki a hatását, mikor kell változtatnia a beadott mennyiségen az elfogyasztott étel, a fizikai aktivitás és az életstílusának függvényében. Ma már az 1-es típusú cukorbetegek egyre gyakrabban használják vércukor önellenőrzés mellett, ill. helyett a folyamatos szöveti glukóz monitorozást (CGM).
Az intenzív inzulinkezelés azaz intenzív konvencionális inzulinterápia (angol kifejezésekkel: Intensive Conventional Insulin Therapy: ICT, vagy Multiplex Daily Insulin: MDI) alapelve: utánozni az egészséges szervezet inzulin elválasztását. Intenzív inzulinkezelés során naponta többször (általában négyszer) kap inzulint a beteg, étkezések előtt gyorshatású humán vagy ultragyorshatású analóg illetve korábban közepes hatástartamú humán NPH, ma már hosszú hatástartamú analóg inzulinokat, a kezelőorvos által meghatározott fajtából, az előírt mennyiségben és a megadott időben. Intenzív inzulinterápia esetében elengedhetetlen a rendszeres vércukor önellenőrzés cukorbeteg naplóval (itt elérhető), valamint a páciensnek tudnia kell, hogy az általa alkalmazott inzulin hogyan fejti ki a hatását, mikor kell változtatnia a beadott mennyiségen az elfogyasztott étel, a fizikai aktivitás és az életstílusának függvényében. Ma már az 1-es típusú cukorbetegek egyre gyakrabban használják vércukor önellenőrzés mellett, ill. helyett a folyamatos szöveti glukóz monitorozást (CGM).
Inzulinkészítmények és inzulinadagolási módok
A hatástartam alapján az alábbi inzulinfajtákat különböztetjük meg:
- Gyors hatású humán inzulinkészítmények,
- Humán NPH inzulinok,
- Gyors hatású és NPH humán inzulinok 25:75, 30:70, 50:50 arányú gyári keverékei,
- Ultragyors hatású ún. inzulin analógok (liszpro, aszpart, glulisin inzulinok),
- Ultragyors hatású és NPH inzulin analógok 25:75, 30:70, 50:50 arányú gyári keverékei,
- Hosszú hatású analóg ún. bázis inzulinkészítmények (glargin- és detemirinzulin),
- Ún. „második generációs” analóg bázisinzulinok, (28 órás hatástartammal rendelkező háromszoros töménységű glargin és a 42 órás hatástartamú degludek inzulinok),
- GLP-1 agonistákkal kombinált hosszú hatású analóg bázisinzulinok (lixisenatid+glargin inzulin, liraglutid+degludek inzulin),
Az inzulinokat többnyire az alábbi módokon adagoljuk:
- Lefekvés előtti vagy reggeli, napi egyszeri inzulinadás (NPH vagy hosszú hatású analóg inzulin) vércukorcsökkentő tabletta szedése, esetenként GLP-1 agonista injekció alkalmazása mellett,
- Naponta kétszer kevert inzulin alkalmazása,
- Naponta háromszor gyors hatású (vagy ultragyors hatású analóg) inzulin adása, lefekvés előtt (vagy reggel is) közepes hatástartamú NPH inzulinnal. Egyre gyakrabban a közepes hatástartamú NPH inzulin helyett hosszú vagy ultrahosszú hatástartamú analóg bázis inzulint alkalmaznak naponta egyszer.
- A GLP-1 analóg szerekkel kombinált inzulinkészítmények napi egyszeri alkalmazása reggel vagy este,
- Inzulinpumpa kezelés.
2-es típusú diabéteszben mindenfajta inzulinadagolási mód mellett egyidejűleg alkalmazható elsősorban metformin tablettás kezelés.
Inzulinterápia esetén javasolt a szokásos rutin laborokon felül az alábbi vizsgálatokat elvégezni:
- vitamin szintek ellenőrzése kifejezetten D3,
- pajzsmirigy laborértékek (TSH, T3, T4)
- C reaktív protein (gyulladásos faktor)
- bizonyos gyógyszerek esetében B12 vitamin szint
Téma szakértője
Specialitások: - 1-es és 2-es típusú cukorbetegség kezelése
- 1-es típusú cukorbeteg kismamák gondozása
- prediabetes
- telemedicina a vércukormérésben
- cukorbetegség okozta tünetek és szövődmények megállapítása, kezelése
Rendelés típusa:
- személyes, rendelői vizit
- kizárólag felnőtt ellátás (18 éves kor felett)
Téma szakértője
- 1-es és 2-es típusú cukorbetegség kezelése
- 1-es típusú cukorbeteg kismamák gondozása
- prediabetes
- telemedicina a vércukormérésben
- cukorbetegség okozta tünetek és szövődmények megállapítása, kezelése
Rendelés típusa:
- személyes, rendelői vizit
- kizárólag felnőtt ellátás (18 éves kor felett)
Bejelentkezés inzulinterápiára!
Cukorbetegközpont